A PROPOS DES INFECTIONS SEXUELLEMENT TRANSMISSIBLES (IST)
Les IST sont principalement transmises par contact cutanéo-muqueux lors des rapports sexuels et/ou les préliminaires.
A noter également la possibilité de transmission :
- Par le sang
- Mère-enfant lors de la grossesse ou l’accouchement
Les IST sont dus soit à :
- des bactéries
- des virus
- des parasites
parmi lesquels nous citerons,
Pour les virus :
- papillomavirus
- virus de l’immunodéficience humaine (HIV)
- Herpès Simplex Virus2 (HSV2)
- Virus de l’hépatite B/D
Pour les bactéries
- Gonocoque (Neiseria Gonorrhoeae)
- Chlamydia Trachomathis
- Mycoplasma Genitalium
- Treponeme (Syphilis)
Pour les parasites
- Tricomonas Viginalis
Ce sont des maladies à déclaration obligatoire en France, permettant ainsi une prévention de qualité.
QUELQUES PRECISIONS CLINIQUES
Asymptomatiques dans la plupart des cas, les IST peuvent se manifester par :
- Des douleurs au bas ventre
- Des lésions cutanées éruptives
- Des rougeurs des organes génitaux
- Des démangeaisons des parties génitales
- Des écoulements purulents de l’urètre (pénis) chez l’homme
- Des leucorrhées purulentes et malodorantes chez la femme
- Des brûlures mictionnelles avec difficultés à uriner
- Une douleur génitale lors de la pénétration vaginale
Certaines IST peuvent se révéler par des formes anorectales et/ou pharyngées (la gorge), du fait des pratiques sexuelles anales ou orales.
Ces formes sont généralement asymptomatiques. C’est le cas pour la blénoragie communément appelée « chaude pisse », la pipillomatose, l’hépatite B/D et la tricomanose, … etc.
Le diagnostic des IST se fait par :
- L’analyse d’un écoulement urétral chez l’homme ou vaginal chez la femme
- L’analyse d’urines
- un prélèvement oral (bouche, gorge)
- un prélèvement vaginal, urétral et/ou anal
- une prise de sang (sérologie à la recherche d’anticorps contre le germe tel que le HIV, le tréponem, …etc.)
Ce diagnostic passe essentiellement par le dépistage du fait de nombreuses formes asymptomatiques.
Lorsqu’il existe des symptômes, il est urgent de consulter un médecin pour établir le diagnostic et mettre en route un traitement.
Le traitement consiste en une antibiothérapie ciblée pour les IST d’origine bactérienne et des antiviraux ou interférons Alpha (hépatite B) pour les IST d’origine virale.
En l’absence d’un traitement bien conduit ou non instauré, les IST peuvent évoluer en complications telles que :
- l’hypofertilité,
- la stérilité
- le sida et ses complications mortelles,
- la cirrhose et/ou le cancer hépathocellulaire,
- le cancer du col de l’utérus essentiellement dans les atteintes à pipillomavirus,
- plus rarement le cancer anal, ou viginal, ou vulvaire.
- La grossesse extra-utérine (chlamydiose, gonococcie, trichomanose, …etc.)
PREVENTION DES IST
La prévention des IST passe par ;
- l’utilisation du préservatif pour chaque rapport sexuel avec chaque partenaire dont on ne connaît pas le statut par rapport aux IST.
- Le dépistage des IST, notamment le HIV de façon régulière, surtout lorsqu’on a plusieurs partenaires sexuels
- Le dépistage des IST, notamment le HIV à chaque fois qu’on veux arrêter l’usage du préservatif avec un partenaire régulier
- Utilisation du préservatif jusqu’à guérison de l’IST
- Utilisation d’un préservatif en attendant la visite chez le médecin pour le diagnostic et le traitement
- Observance du traitement prescrit par le médecin
- Visite de contrôle chez le médecin à la fin du traitement contre l’IST et reconsulter si besoin
- Prévenir ses anciens partenaires, même lointains, afin qu’ils puissent se faire dépister
- Un traitement antiviral (HIV) de préexposition, afin de réduire le risque de contamination chez les personnes séronégatives, mais très exposées au HIV
- Un traitement antiviral (HIV) post-exposition pour les personnes ayant eu un rapport sexuel à haut risque d’infection ou avec une personne séropositive HIV sans protection. Ce traitement doit être instauré dans les 4 à 48h maximum après exposition, et est disponible dans les services d’urgence en France.
- Un traitement antiviral (HIV) chez la femme enceinte séropositive parfois dès le début de la grossesse et/ ou lors de l’accouchement, diminuant drastiquement le risque de transmission mère-enfant.
- La vaccination contre le papillomavirus chez la jeune fille vierge de tout rapport sexuel et la réalisation d’un frottis cervico-utérin.
- La vaccination contre l’hépatite B
Plus généralement le préservatif est le moyen le plus efficace pour lutter contre les IST. Ci-après quelques règles d’utilisation à toutes fins utiles.
Préservatif masculin :
- Usage unique
- A enfiler avent toute pénétration fellation
- Le dérouler sur un pénis en érection en pinçant l’extrémité pour créer une petite poche qui recueillera le sperme
- Après éjaculation, le retirer tout en pinçant la base
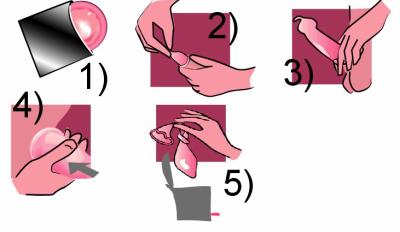
Préservatif féminin
- A usage unique
- Peut être placé dans le vagin longtemps avant le rapport sexuel ou juste avant la pénétration
- Le retirer immédiatement après le rapport sexuel
POUR FINIR
La cible des campagnes de prévention et de dépistage des IST est :
- Le grand public
- Les populations à risque élevé d’IST que sont les jeunes, les trans et homosexuels hommes, les prostitué(e)s, les migrants originaires de pays à risque élevé de HIV, les usagers de drogues injectables, les personnes à partenaires sexuels multiples


